Що означає “межовий” — і чому ця назва застаріла
Термін “межовий розлад особистості” з’явився не як точний опис стану, а як класифікаційний компроміс. У 1938 році психоаналітик Адольф Штерн (Adolf Stern) описав групу пацієнтів, які погано реагували на класичний психоаналіз — домінуючий метод того часу. Вони не відповідали критеріям ні неврозу, ні психозу, а перебували десь “на межі” між ними. Їхню “нелікованість” приписували природі розладу, а не обмеженням самого методу. Назва прижилася через зручність, а не через точність.
В українській мові паралельно використовуються два терміни — “межовий” і “прикордонний розлад особистості”. Це синоніми, прямий переклад англійського borderline personality disorder. Жоден із них не відображає суть стану краще за інший.
У МКХ-11 МРО більше не виділяється як окрема категорія: натомість використовується загальний діагноз розладу особистості з визначенням тяжкості та рис, а “межовий патерн” (6D11.5) застосовується як специфікатор. Це компромісне рішення відображає дискусію в науковому середовищі про те, чи є МРО окремою категорією або крайньою точкою виміру емоційної дисрегуляції.
Симптоми межового розладу особистості — дев’ять критеріїв і логіка за ними
DSM-5 описує МРО через дев’ять діагностичних критеріїв [1]. Для діагнозу потрібно відповідати щонайменше п’яти з них:
- відчайдушні спроби уникнути того, щоб їх покинули — реально чи в уяві
- нестабільні та інтенсивні міжособистісні стосунки з чергуванням ідеалізації та знецінення
- порушення ідентичності: нестабільний образ себе або відчуття себе
- імпульсивність щонайменше у двох потенційно саморуйнівних сферах
- повторювана суїцидальна поведінка, погрози або жести самопошкодження
- афективна нестабільність через виражену реактивність настрою
- хронічне відчуття внутрішньої порожнечі
- інтенсивний гнів або труднощі з його контролем
- транзиторні параноїдні ідеї або виражені дисоціативні симптоми, пов’язані зі стресом
Список не розкриває головного — логіки, що за ним стоїть. Кожен із критеріїв є не ізольованою проблемою, а проявом спільного патерну: більшість симптомів пов’язана з труднощами регуляції емоцій та міжособистісною вразливістю — хоча повна картина механізмів розладу залишається предметом наукової дискусії.
Страх покинутості як центральна вісь
Страх покинутості при МРО — не просто тривога перед самотністю. Це реакція нервової системи, що спрацьовує на мінімальні сигнали: затримка відповіді на повідомлення, зміна тону голосу, нейтральний вираз обличчя. Нейробіологічні дослідження фіксують гіперактивність мигдалеподібного тіла і знижену активність префронтальної кори при обробці соціальних стимулів [2].
Спроби уникнути покинутості часто призводять до протилежного результату. Люди з МРО або чіпляються за стосунки з такою інтенсивністю, що партнер відсторонюється, або самі різко відштовхують, щоб “покинути першими”. Обидві стратегії підтверджують страх і замикають цикл.
Емоційна нестабільність і перепади настрою
Емоційна нестабільність при МРО відрізняється від звичайних перепадів настрою за трьома параметрами: швидкість, інтенсивність і тригер. Перехід від спокою до нестерпного відчаю або люті може тривати хвилини. Тригером майже завжди є міжособистісна подія — реальна або інтерпретована як загроза стосункам.
Ця гіперчутливість до соціальних сигналів має й інший бік. Люди з межовим розладом особистості нерідко вловлюють емоційні нюанси, які інші просто не помічають. Без навичок регуляції ця чутливість стає джерелом страждання. З навичками — може ставати ресурсом.
Імпульсивність і саморуйнівна поведінка
Імпульсивна поведінка при МРО — зловживання речовинами, ризикована їзда, переїдання, безладні витрати — рідко є “просто безвідповідальністю”. Це функціональна поведінка: вона дає швидке полегшення від нестерпного емоційного стану тут і зараз, навіть якщо довгостроково руйнує.
Самопошкодження займає окрему позицію. За даними досліджень, 70–80% людей з МРО вдаються до нього хоча б раз [2]. Механізм — той самий: фізичний біль перебиває емоційний або повертає людину до реальності з дисоціативного стану. Це спосіб впоратися з болем, коли інших способів немає. Ризик суїцидальних спроб при МРО суттєво вищий, ніж у загальній популяції.
Нестабільність у стосунках — розщеплення як механізм
Розщеплення (splitting) — один із найхарактерніших патернів при МРО. Інша людина раптово починає сприйматися або як абсолютно ідеальна, або як абсолютно жахлива — без проміжних станів. Перехід між цими полюсами сприйняття може бути блискавичним.

Розщеплення — автоматична реакція нервової системи, що виникає через нездатність утримати суперечливі образи одночасно під емоційним навантаженням. Воно стосується і сприйняття інших, і образу себе: та сама людина за один день може відчути себе і винятковою, і абсолютно нікчемною.
Як розвивається МРО — що відомо про причини
Найбільш дослідженою моделлю розвитку МРО залишається біосоціальна теорія Марші Лінехан (Marsha Linehan), сформульована у 1993 році [3]. МРО виникає з транзакції між двома факторами: вродженою емоційною вразливістю і інвалідизуючим середовищем.
Під емоційною вразливістю Лінехан розуміє біологічну особливість нервової системи: підвищена чутливість до емоційних стимулів, сильніша реакція на них і повільніше повернення до спокійного стану після збудження. Ця особливість стає проблемою у взаємодії з середовищем, яке її не витримує.
Інвалідизуюче середовище — це не обов’язково насильство або грубе нехтування. Систематичне знецінення або ігнорування емоцій дитини — часті фрази: “не вигадуй”, “нема чого плакати”, “ти занадто чутливий/-а” — вже достатньо, щоб дитина не навчилася розпізнавати власні переживання і довіряти їм. Травматичний досвід, зокрема сексуальне насильство, суттєво підвищує ризик розвитку МРО, але не є обов’язковою умовою [4].
Ключове слово в теорії — “транзакція“. Дитина з підвищеною емоційною вразливістю викликає у середовища більше стресу; середовище реагує жорсткіше; дитина стає ще вразливішою. Це взаємне посилення, яке може відбуватися навіть у люблячих сім’ях, де батьки просто не мають ресурсу або моделей для іншої реакції.
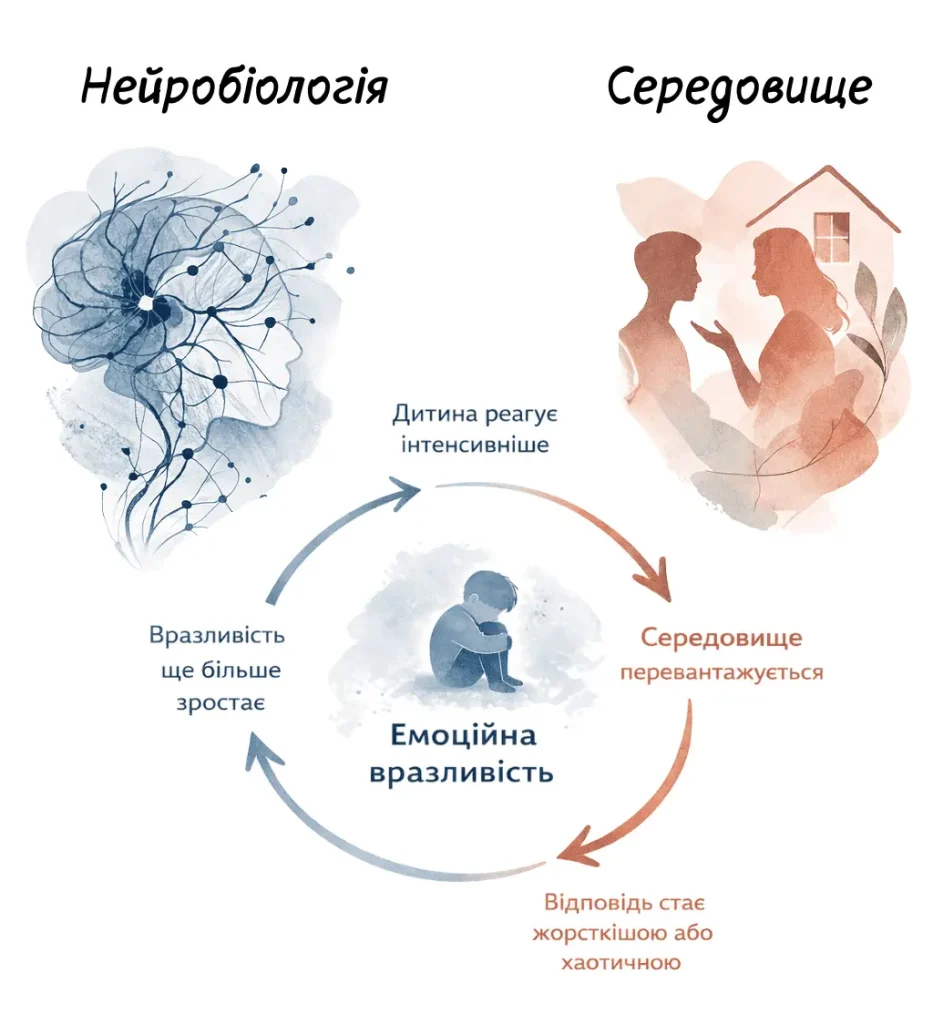
Нейробіологічні дослідження фіксують структурні та функціональні відмінності у людей з МРО — зокрема, підвищену реактивність мигдалеподібного тіла і знижену регуляторну активність префронтальної кори [2]. Причинно-наслідковий напрям цих змін залишається дискусійним: невідомо, чи є вони передумовою розладу, чи його наслідком, чи розвиваються паралельно.
Діагностика межового розладу особистості — і де вона дає збій
Діагноз МРО ставить лікар-психіатр — на основі структурованого клінічного інтерв’ю та тривалого спостереження за симптоматикою. В Україні діагностика ведеться за МКХ-10, де МРО позначається як “емоційно нестійкий розлад особистості, межовий тип” (F60.31). Самодіагностика за описами у соціальних мережах або тестами з інтернету не замінює клінічної оцінки — тим більше що симптоми МРО суттєво перетинаються з іншими станами, і саме їх розмежування є одним із найскладніших завдань у психіатрії.
МРО часто діагностують із затримкою: розлад нерідко плутають з іншими станами — найчастіше з біполярним розладом — і людина може роками отримувати лікування, яке не відповідає її реальному стану [5].
МРО і біполярний розлад
Найпоширеніша діагностична помилка — сплутати МРО з біполярним розладом. За даними ряду досліджень, значна частина людей з МРО спочатку отримують саме цей діагноз [5]. Поверхнева схожість зрозуміла: і там, і там є перепади настрою та імпульсивна поведінка.
| Параметр | МРО (Межовий розлад особистості) | Біполярний розлад (БАР) |
| Тривалість епізодів | Від хвилин до годин, рідше — кілька днів. Швидка зміна станів. | Тривають днями, тижнями або місяцями. Мають стійкий характер. |
| Тригери | Переважно міжособистісні: страх відкинення, конфлікти, сприйняття критики. | Можуть виникати спонтанно (ендогенно) або через порушення режиму сну та стрес. |
| Базовий стан | Постійна емоційна вразливість, дифузія ідентичності та нестабільність стосунків. | Можливі тривалі періоди інтермісії (відносної стабільності та нормотимії). |
| Природа настрою | Висока реактивність: емоції виникають як миттєва відповідь на зовнішні події. | Циклічність: автономні фази депресії, манії або гіпоманії, що мало залежать від моменту. |
Різниця — у структурі та тригерах. При біполярному розладі епізоди тривають тижні або місяці, між ними є стабільний базовий стан, а тригери переважно внутрішні або біологічні. При МРО афективна реактивність постійна, перепади тривають години, а тригери майже завжди міжособистісні — реальна або уявна загроза стосункам.
Наслідки помилкового діагнозу конкретні: стабілізатори настрою, що є першою лінією при біполярному розладі, не показали переконливої ефективності при МРО як основному стані [2].
Гендерна асиметрія: чому чоловіки з МРО “невидимі”
У клінічних вибірках близько 75% людей з МРО — жінки. У загальній популяції розлад розподілений рівномірно між статями [6]. Ця розбіжність пояснюється кількома факторами: жінки частіше звертаються по психіатричну допомогу, чоловіки з МРО частіше потрапляють до системи кримінальної юстиції, і можливим діагностичним упередженням на користь жінок — а не лише реальною різницею в поширеності.
Жінки з МРО частіше демонструють інтерналізуючі симптоми: самопошкодження, афективну нестабільність, розлади харчової поведінки. Ці прояви потрапляють у поле зору психіатрії. Чоловіки з МРО частіше демонструють екстерналізуючі симптоми: агресію, зловживання речовинами, антисоціальну поведінку. Ці прояви частіше потрапляють у поле зору кримінальної юстиції або наркологічної служби — де МРО не шукають і не діагностують.
| Частіше у жінок | Частіше у чоловіків | |
|---|---|---|
| Тип симптомів | Інтерналізуючі | Екстерналізуючі |
| Характерні прояви | Самопошкодження, афективна нестабільність, розлади харчової поведінки | Агресія, зловживання алкоголем і речовинами, антисоціальна поведінка |
| Куди потрапляє | Психіатрична служба | Кримінальна юстиція, наркологічна служба |
| Частота діагнозу МРО | Вища у клінічних вибірках (~75%) | Нижча, попри рівну поширеність у популяції |
Диференціальна діагностика: МРО, антисоціальний і нарцисичний розлади
Якщо чоловік з МРО потрапляє до клініки через агресію, порушення закону або зловживання речовинами, перед лікарем постає конкретне питання: це МРО з екстерналізуючими симптомами — чи антисоціальний розлад особистості (АСРЛ), чи нарцисичний розлад? Усі три належать до кластеру Б за DSM-5 і поверхнево схожі: імпульсивність, нестабільні стосунки, емоційна реактивність. Але механізми різні, і від відповіді залежить вибір терапії.
Ключова вісь диференціації між МРО і АСРЛ — природа агресії та її емоційний контекст. При МРО агресія реактивна: вона вибухає у відповідь на емоційний біль, страх покинутості або відчуття зради. Після спалаху людина, як правило, відчуває провину або сором. При АСРЛ агресія частіше інструментальна або проактивна: вона служить меті — контролю, вигоді, домінуванню. Каяття або відсутнє, або поверхневе. Принципова відмінність і у ставленні до стосунків: людина з МРО глибоко прагне близькості і панічно боїться її втратити; людина з АСРЛ стосунками переважно користується.
Складніша картина виникає, коли МРО і АСРЛ існують одночасно — а таке поєднання трапляється, особливо серед чоловіків із важким травматичним анамнезом і тривалою поведінковою дезадаптацією. Симптоми обох розладів взаємно посилюються, а терапія стає суттєво складнішою.
При нарцисичному розладі поверхнева схожість із МРО — бурхливі реакції на критику і відкидання, нестабільні стосунки. Але при нарцисичному розладі образ себе стабільно завищений, навіть якщо він крихкий і залежить від зовнішнього підтвердження. При МРО образ себе хаотично нестабільний: та сама людина за один день може відчути себе і винятковою, і абсолютно нікчемною. Ця різниця в структурі самосприйняття — один із найнадійніших діагностичних орієнтирів.
Точна діагностика МРО потребує не одноразової оцінки, а часу, структурованого клінічного інтерв’ю і уважності до того, що стоїть за поведінкою, а не лише до самої поведінки, враховуючи особливості психічного стану пацієнта.
Стигма в системі охорони здоров’я
МРО — один із найбільш стигматизованих діагнозів у психіатрії. Людей з цим діагнозом нерідко описують як “важких пацієнтів”, “маніпулятивних” або “невмотивованих до змін”. Дослідження документують конкретні наслідки цієї стигми: менше емпатії з боку медичного персоналу, схильність пояснювати симптоми “навмисною поведінкою”, дострокове припинення лікування [2].
МРО — один із найкраще досліджених розладів з точки зору ефективності психотерапії. Є кілька спеціалізованих підходів із доведеною ефективністю. Стигма не відображає реальний прогноз — вона його погіршує.
МРО рідко буває сам — коморбідні стани
МРО майже ніколи не існує ізольовано. Переважна більшість людей з МРО відповідають критеріям щонайменше одного додаткового психічного розладу, а нерідко — кількох одночасно [2].
Найпоширеніші коморбідні стани — депресивні та тривожні розлади. Депресія при МРО зустрічається настільки часто, що нерідко саме вона стає приводом для першого звернення по допомогу, тоді як МРО залишається непоміченим. Тривожні розлади, зокрема генералізований тривожний розлад і соціальна тривога, також часто супроводжують МРО і можуть маскувати або посилювати його симптоми.
Окрему позицію займає ПТСР. Зв’язок між МРО і травматичним досвідом настільки тісний, що ці два стани часто плутають або виявляють разом. Обидва розлади характеризуються порушенням емоційної регуляції, нестабільністю стосунків і дисоціативними симптомами. Ключова відмінність — у структурі: ПТСР організований навколо конкретних травматичних спогадів і пов’язаних з ними реакцій, тоді як при МРО дисрегуляція є стійким наскрізним патерном функціонування, а не реакцією на специфічні тригери [2].
Розлади харчової поведінки — ще одна часта коморбідність, особливо у жінок з МРО. Зловживання алкоголем і психоактивними речовинами зустрічається частіше у чоловіків, хоча не є виключно чоловічою проблемою. В обох випадках йдеться про спроби регулювати нестерпний емоційний стан через зовнішній засіб — з тими самими довгостроковими наслідками, що й інші імпульсивні стратегії.
Коморбідність ускладнює діагностику, оскільки симптоми різних розладів накладаються, і потребує врахування в плані лікування. Терапія, що фокусується лише на одному з супутніх станів і ігнорує МРО, рідко дає стійкий результат — і навпаки.
Лікування межового розладу особистості — що справді працює
Психотерапія є основним методом лікування МРО. Медикаменти при МРО показують обмежену ефективність, тоді як психотерапевтичні підходи мають накопичену доказову базу з десятків рандомізованих контрольованих досліджень [2]. Ключова умова — спеціалізована терапія, розроблена або адаптована саме для МРО, а не загальна підтримувальна робота.
Чотири підходи з найбільшою доказовою базою дослідники нерідко об’єднують під назвою “велика четвірка”: діалектично- поведінкова терапія (ДПТ), менталізаційна терапія (МВТ), терапія, зосереджена на перенесенні (TFP), і схема-терапія (СТ). Метааналізи стабільно показують, що всі чотири ефективніші за звичайне лікування, але між собою суттєво не відрізняються за загальним результатом [2, 9]. Питання “який метод кращий?” менш важливе, ніж питання “чи отримує людина спеціалізоване лікування взагалі?”
Діалектично-поведінкова терапія (ДПТ)
ДПТ розробила Марша Лінехан — та сама дослідниця, що запропонувала біосоціальну теорію МРО. Підхід поєднує індивідуальну психотерапію, групові тренінги навичок, телефонний коучинг між сесіями і регулярні консультації для терапевта. Центральна ідея — навчити людину переносити дистрес без саморуйнівної поведінки, регулювати емоції та будувати стосунки через конкретні навички.
ДПТ має найбільшу доказову базу серед усіх підходів до МРО — насамперед щодо зниження суїцидальної та самоушкоджувальної поведінки [2, 3]. Метааналізи демонструють помірні розміри ефекту для зменшення суїцидальності та загальної психопатології, що зберігаються до двох років після завершення терапії [2]. ДПТ також показує особливу ефективність щодо афективної нестабільності та гніву [9].
В Україні ДПТ доступна: існують акредитовані терапевти, навчальні програми для спеціалістів і групові тренінги навичок у онлайн-форматі. Перед початком роботи варто уточнити спеціалізацію терапевта — ДПТ є конкретним структурованим протоколом, а не загальною назвою для будь-якої “поведінкової терапії”.
Менталізаційна терапія, TFP і схема-терапія
Менталізаційна терапія (МВТ) розроблена Ентоні Бейтманом (Anthony Bateman) і Пітером Фонагі (Peter Fonagy). Вона спирається на концепцію менталізації — здатності розуміти власні та чужі психічні стани як такі, що лежать за поведінкою. При МРО ця здатність під емоційним навантаженням різко знижується, що призводить до характерних міжособистісних зривів. Терапія фокусується на відновленні та зміцненні цієї здатності. МВТ демонструє переконливі результати щодо зниження суїцидальності [9].
Терапія, зосереджена на перенесенні (TFP), розроблена Отто Кернбергом (Otto Kernberg), спирається на психоаналітичну традицію, але є структурованим і мануалізованим підходом. Вона працює з тим, як людина переживає стосунки з терапевтом — як дзеркало того, як вона переживає стосунки взагалі — і через цю роботу прагне інтегрувати розщеплені уявлення про себе та інших.
Схема-терапія (СТ) поєднує когнітивно-поведінкові техніки (когнітивно-поведінкова терапія, КПТ) з роботою з ранніми дисфункційними схемами — стійкими патернами, що формуються в дитинстві. При МРО центральне місце займають схеми покинутості, недовіри і нестабільності. Порівняльне дослідження ДПТ і СТ, опубліковане 2024 року, не виявило значущої різниці між підходами — обидва привели до суттєвого поліпшення [7].
Медикаменти при МРО
Психотропні препарати не отримали офіційного схвалення для лікування МРО як основного стану. Огляд Фалька Лайхзенрінга (Falk Leichsenring) з колегами, опублікований у World Psychiatry 2024 року, констатує, що жоден клас препаратів не продемонстрував переконливої ефективності щодо ключових симптомів розладу [2]. Стабілізатори настрою, антипсихотики та антидепресанти можуть призначатися для полегшення окремих симптомів або лікування коморбідних станів — депресії, тривоги, ПТСР — але не є лікуванням МРО як такого.
Це принципово важлива відмінність від біполярного розладу або помірної та тяжкої депресії, де фармакотерапія є методом першої лінії або рівноцінною альтернативою психотерапії. При МРО медикаменти відіграють допоміжну роль, якщо вони взагалі включені в план лікування.
Тривала стаціонарна терапія при МРО здебільшого не рекомендується: вона може посилювати залежність від системи охорони здоров’я та гальмувати розвиток навичок самостійного функціонування. Більшість клінічних настанов обмежують показання для стаціонарного лікування серйозними суїцидальними спробами або гострими кризами, що не піддаються амбулаторній допомозі [2].
Прогноз: що означає ремісія при МРО
МРО довго вважали хронічним і практично невиліковним розладом. Це уявлення має конкретне коріння: термін “межовий” від початку описував пацієнтів, які погано реагували на класичний психоаналіз — домінуючий метод середини XX століття. Їхню “нелікованість” приписували природі розладу, а не обмеженням самого методу. Пізніше, коли дослідники почали вивчати переважно найтяжчі стаціонарні випадки, похмурий прогноз лише зміцнився. Десятиліття проспективних лонгітюдних досліджень змінили цей погляд — і змінили суттєво.
Два найбільших проспективних дослідження дають узгоджену картину. За даними CLPS, протягом 10 років спостереження 91% учасників досягли щонайменше двомісячної ремісії, а 85% — ремісії тривалістю 12 місяців і більше [10]. Дослідження Мак-Лін (McLean Study of Adult Development), яке стежило за 290 пацієнтами понад два десятиліття, показало дуже високі кумулятивні показники симптоматичної ремісії: переважна більшість учасників досягала її і утримувала протягом тривалого часу [11].
Дослідники чітко розмежовують два поняття: симптоматичну ремісію і функціональне відновлення. Ремісія означає, що людина більше не відповідає діагностичним критеріям МРО або симптоми значно зменшились. За результатами тривалого спостереження McLean Study, більшість учасників досягала як симптоматичної ремісії, так і функціонального відновлення — хоча останнє давалося складніше і займало більше часу [11].
Симптоми — особливо найгостріші, як імпульсивність і самопошкодження — пом’якшуються з часом відносно стабільно. Функціональне відновлення є менш послідовним [10]. Людина може перестати відповідати критеріям МРО — і водночас продовжувати відчувати труднощі у побудові стосунків, утриманні роботи, відчутті власної ідентичності.
Симптоматичні рецидиви і втрата досягнутого відновлення при МРО трапляються частіше, ніж при інших розладах особистості [11]. Прогрес є — але він потребує підтримки. Підтримувальна терапія і усвідомленість власних патернів залишаються важливими навіть після досягнення ремісії.
За підсумками десятиліть спостережень Мері Занаріні (Mary Zanarini), керівниця дослідження Мак-Лін, відносить МРО до розладів з найкращим прогнозом серед серйозних психічних станів — за умови спеціалізованої психотерапії [11].
Якщо МРО — у близької людини
Жити поруч із людиною, у якої МРО, — це суперечливий досвід. Поруч із моментами глибокої близькості — різкі розриви, звинувачення, які здаються несправедливими, і виснаження від постійної непередбачуваності. Близькі нерідко описують відчуття, що ходять по тонкому льоду, не знаючи, яке слово чи дія спровокує наступну кризу.

Поведінка людини з МРО у стосунках — це не маніпуляція і не свідомий вибір. Розщеплення, спалахи гніву, звинувачення у зраді після дрібниці — прояви розладу емоційної регуляції. Це не виправдовує конкретні вчинки і не означає, що межі близьких не мають значення. Але розуміння механізму змінює рамку: замість “він/вона робить це навмисно” — “він/вона зараз не може інакше”.
Власний стан близьких людей має значення не менше, ніж стан людини з МРО. Виснаження, тривога, відчуття провини за “недостатню підтримку” — типові супутники тривалих стосунків із людиною, яка не отримує лікування або перебуває в гострій фазі. Турбота про себе в цьому контексті — умова того, щоб стосунки взагалі могли існувати.
Якщо близька людина ще не отримує фахової допомоги, найпродуктивніша позиція — послідовна присутність і обережне заохочення звернутися до спеціаліста. Людина з МРО гостро відчуває відкидання, тому погрози розривом як спосіб “змусити лікуватися” часто дають протилежний результат. Набагато ефективніше говорити про власні відчуття і про те, чого ви хочете для стосунків, а не про те, що “не так” із партнером чи рідним.
Якщо людина вже в терапії, деякі підходи — зокрема ДПТ — передбачають можливість залучення родини до окремих компонентів роботи для покращення психічного стану пацієнта. Це не обов’язковий елемент, але може суттєво полегшити комунікацію і зменшити взаємне непорозуміння.
Прогрес при МРО рідко буває лінійним. Поліпшення чергуються з кризами, особливо на початку терапії. Це не означає, що лікування не працює — це означає, що зміна глибоко вкорінених патернів потребує часу.
Ця стаття має інформаційний характер і не замінює консультацію лікаря або психотерапевта. Якщо ви впізнаєте описані симптоми у себе або близької людини, зверніться до фахівця з психічного здоров’я.
Список літератури
[1] American Psychiatric Association. (2013). Diagnostic and Statistical Manual of Mental Disorders (5th ed.). American Psychiatric Publishing.
[2] Leichsenring, F., Fonagy, P., Heim, N., Kernberg, O.F., Leweke, F., Luyten, P., Salzer, S., Spitzer, C., & Steinert, C. (2024). Borderline personality disorder: a comprehensive review of diagnosis and clinical presentation, etiology, treatment, and current controversies. World Psychiatry, 23(1), 4–25. https://doi.org/10.1002/wps.21156
[3] Linehan, M.M. (1993). Cognitive-behavioral treatment of borderline personality disorder. Guilford Press.
[4] Crowell, S.E., Beauchaine, T.P., & Linehan, M.M. (2009). A biosocial developmental model of borderline personality. Psychological Bulletin, 135(3), 495–510. https://doi.org/10.1037/a0015616
[5] Ruggero, C.J., Zimmerman, M., Chelminski, I., & Young, D. (2010). Borderline personality disorder and the misdiagnosis of bipolar disorder. Journal of Psychiatric Research, 44(6), 405–408. https://doi.org/10.1016/j.jpsychires.2009.09.011
[6] Grant, B.F., Chou, S.P., Goldstein, R.B., et al. (2008). Prevalence, correlates, disability, and comorbidity of DSM-IV borderline personality disorder. Journal of Clinical Psychiatry, 69(4), 533–545. https://doi.org/10.4088/jcp.v69n0404
[7] Assmann, N., Schaich, A., Arntz, A., Wagner, T., Herzog, P., Alvarez-Fischer, D., Sipos, V., Jauch-Chara, K., Klein, J.P., Hüppe, M., Schweiger, U., & Fassbinder, E. (2024). The effectiveness of dialectical behavior therapy compared to schema therapy for borderline personality disorder: a randomized clinical trial. Psychotherapy and Psychosomatics, 93(4), 249–263. https://doi.org/10.1159/000538404
[8] Sansone, R.A., & Sansone, L.A. (2011). Gender patterns in borderline personality disorder. Innovations in Clinical Neuroscience, 8(5), 16–20.
[9] Rameckers, S.A., Verhoef, R.E.J., Grasman, R.P.P.P., Cox, W.R., van Emmerik, A.A.P., Engelmoer, I.M., & Arntz, A. (2021). Effectiveness of psychological treatments for borderline personality disorder and predictors of treatment outcomes: a multivariate multilevel meta-analysis of data from all design types. Journal of Clinical Medicine, 10(23), 5622. https://doi.org/10.3390/jcm10235622
[10] Biskin, R.S. (2015). The lifetime course of borderline personality disorder. Canadian Journal of Psychiatry, 60(7), 303–308. https://doi.org/10.1177/070674371506000702″>https://doi.org/10.1177/070674371506000702
[11] Zanarini, M.C., Frankenburg, F.R., Hein, K.E., Glass, I.V., & Fitzmaurice, G.M. (2024). Sustained symptomatic remission and recovery and their loss among patients with borderline personality disorder. Journal of Clinical Psychiatry, 85(4), 24m15457. https://doi.org/10.4088/JCP.24m15457









