Що таке антидепресанти і навіщо їх призначають
Антидепресанти — це клас психотропних препаратів, які впливають на передачу сигналів між нейронами в мозку. Їх призначають при депресивних розладах, тривожних станах, обсесивно-компульсивному розладі, посттравматичному стресовому розладі, а також при деяких формах хронічного болю — наприклад, нейропатичного або фіброміалгії. Тобто “антидепресант” — це назва, яка описує не лише показання, а й історію: ці препарати спочатку застосовували саме для лікування депресії, і назва закріпилася, навіть коли виявилося, що спектр їхньої дії значно ширший.
Навколо антидепресантів існує дві полярні крайнощі в публічному просторі. Одні джерела подають їх як хімічний порятунок від страждань, інші — як небезпечне втручання у природній стан мозку. Обидві позиції спрощують реальність. Антидепресанти — це інструмент з доведеною ефективністю в певних ситуаціях, обмеженнями в інших, і реальними побічними ефектами, про які варто знати заздалегідь. Ця стаття намагається зібрати те, що дослідження кажуть насправді — без маркетингу фармацевтичних компаній, але і без антимедикаментозної риторики.
Важливе застереження на старті: антидепресанти призначає психіатр, іноді інші лікарі, після діагностики. Ця стаття не є підставою для самолікування — вона допомагає зрозуміти, як ці препарати працюють, чого від них реалістично очікувати і які питання варто поставити лікарю.
Які бувають антидепресанти
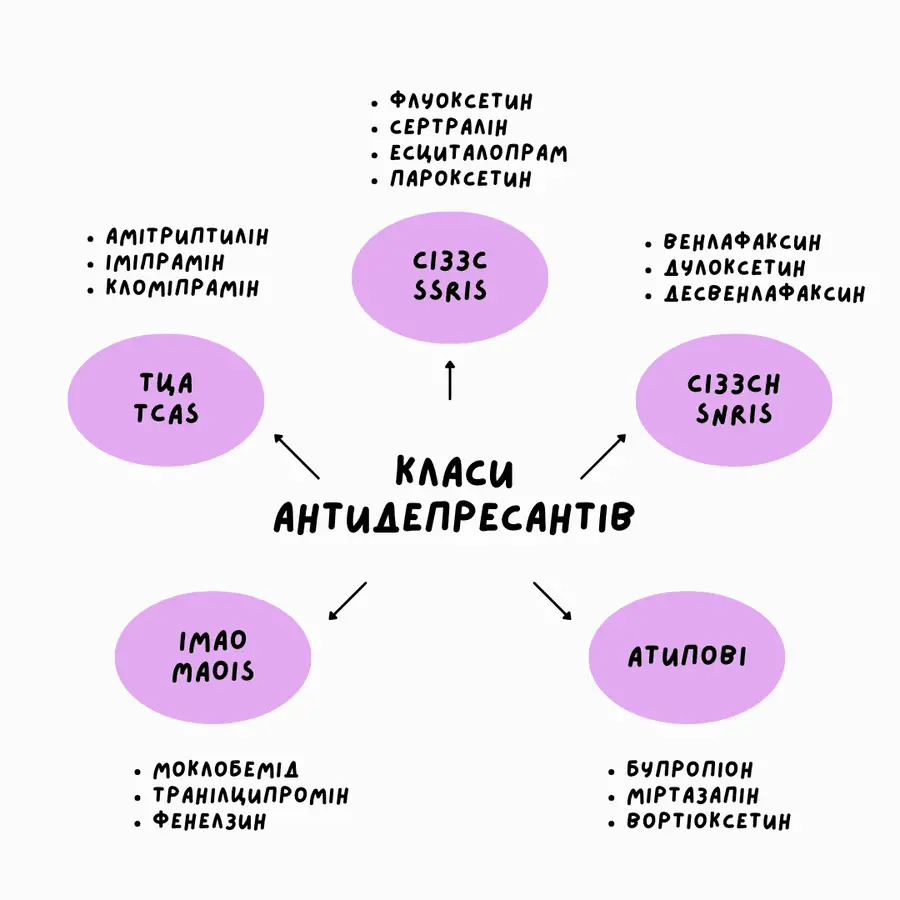
Антидепресанти поділяють на кілька класів залежно від механізму дії. Найпоширеніші сьогодні — селективні інгібітори зворотного захоплення серотоніну (СІЗЗС): флуоксетин, сертралін, есциталопрам. Їх називають препаратами “нового покоління” не тому, що вони значно ефективніші за попередників, а тому що мають кращий профіль переносимості — менше побічних ефектів при порівнянній дії.
Інгібітори зворотного захоплення серотоніну та норадреналіну (СІЗЗСН) — венлафаксин, дулоксетин — впливають одночасно на два нейромедіатори і частіше застосовуються при депресії з вираженим больовим компонентом або при тривожних розладах.
Трициклічні антидепресанти (ТЦА) та тетрациклічні — амітриптилін та споріднені препарати — старіші за походженням, але досі використовуються, зокрема коли новіші препарати не дали ефекту. Вони мають ширший спектр дії, але й більше побічних ефектів.
Інгібітори моноаміноксидази (ІМАО) — найстаріший клас, нині призначають рідко через складні харчові обмеження та взаємодію з іншими ліками.
Окремо виділяють атипові та новіші антидепресанти — препарати, які не вписуються в жоден із класичних класів. Бупропіон діє переважно на дофамін і норадреналін, не зачіпаючи серотонін, — що робить його особливо корисним у випадках, коли СІЗЗС спричиняють сексуальну дисфункцію. Міртазапін блокує певні рецептори замість того, щоб інгібувати зворотне захоплення, — звідси інший профіль побічних ефектів і виражений седативний вплив, який іноді є перевагою при безсонні. Вортіоксетин поєднує кілька механізмів одночасно і позиціонується як мультимодальний препарат, хоча його переваги перед СІЗЗС у клінічній практиці залишаються предметом дискусій.
Різноманітність механізмів дії ще раз підкреслює: призначення конкретного препарату — це не вибір найкращого антидепресанту, а підбір під конкретний симптоматичний профіль.
Ця класифікація важлива не як довідкова таблиця, а як контекст: різні класи мають різний профіль побічних ефектів і по-різному поводяться при відміні. Коли в наступних розділах ми говоримо про синдром відміни або сексуальну дисфункцію — це не однаково стосується всіх препаратів.
Як насправді діють антидепресанти
Якщо коротко переказати те, що більшість людей чули про антидепресанти, звучатиме приблизно так: “при депресії бракує серотоніну, антидепресанти його підвищують — і стає краще”. Ця версія зручна, бо має просте пояснення але неточна. Детально про те, чому серотонінова теорія депресії виявилася надто спрощеною, ми писали в окремій статті — тут зосередимося на тому, що це означає для розуміння самих препаратів.
СІЗЗС справді блокують зворотне захоплення серотоніну в синапсі — це факт. Рівень серотоніну між нейронами підвищується вже за кілька годин після першої таблетки. Але ефект від лікування антидепресантами з’являється через тижні. Якби все зводилося до серотоніну, покращення мало б настати набагато швидше. Це протиріччя вказує на те, що справжній механізм складніший.
Сучасні дослідження фокусуються на нейропластичності — здатності мозку формувати нові нейронні зв’язки. Одна з провідних моделей пов’язує ефект антидепресантів зі стимуляцією вироблення нейротрофічного фактора мозку (BDNF — brain-derived neurotrophic factor), білка, який підтримує ріст і виживання нейронів. При депресії рівень BDNF знижений, особливо в гіпокампі — ділянці мозку, пов’язаній з пам’яттю, навчанням і регуляцією стресової відповіді. Антидепресанти, схоже, частково відновлюють цей процес — і саме на це потрібен час. Не на “накопичення в організмі”, як часто пишуть, а на те, щоб мозок почав перебудовувати свою роботу. Варто зазначити, що і ця гіпотеза залишається предметом наукових дискусій — вона краще пояснює наявні дані, ніж серотонінова теорія, але не є єдиним механізмом і ще не стала повністю доведеним консенсусом.
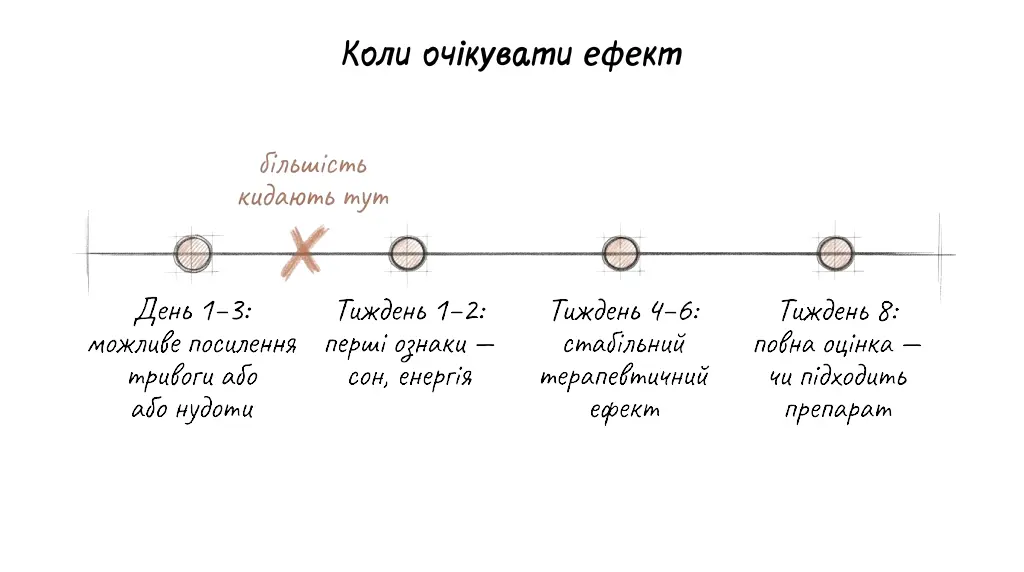
Це ймовірно пояснює кілька практично важливих речей. По-перше, чому ефект розвивається поступово: перші ознаки покращення зазвичай з’являються через 1-2 тижні, стабільний максимальний ефект — через 4-6 тижнів. По-друге, чому не можна оцінювати препарат після кількох днів прийому. По-третє, чому антидепресанти найефективніші в поєднанні з психотерапією: препарат створює нейробіологічне підґрунтя, психотерапія допомагає сформувати нові патерни мислення і поведінки — обидва процеси взаємно підсилюють один одного.
Антидепресант — це збірна назва для препаратів з різними механізмами дії, а не однорідна група.
Чи працюють антидепресанти? Що кажуть дослідження
Питання здається простим, але відповідь на нього залежить від того, як саме ми його ставимо.
“Антидепресанти працюють” — правда.
“Антидепресанти працюють так само добре, як їх рекламують” — вже не зовсім.
Щоб розібратися, потрібно зрозуміти кілька концепцій, які рідко пояснюють у популярних текстах.
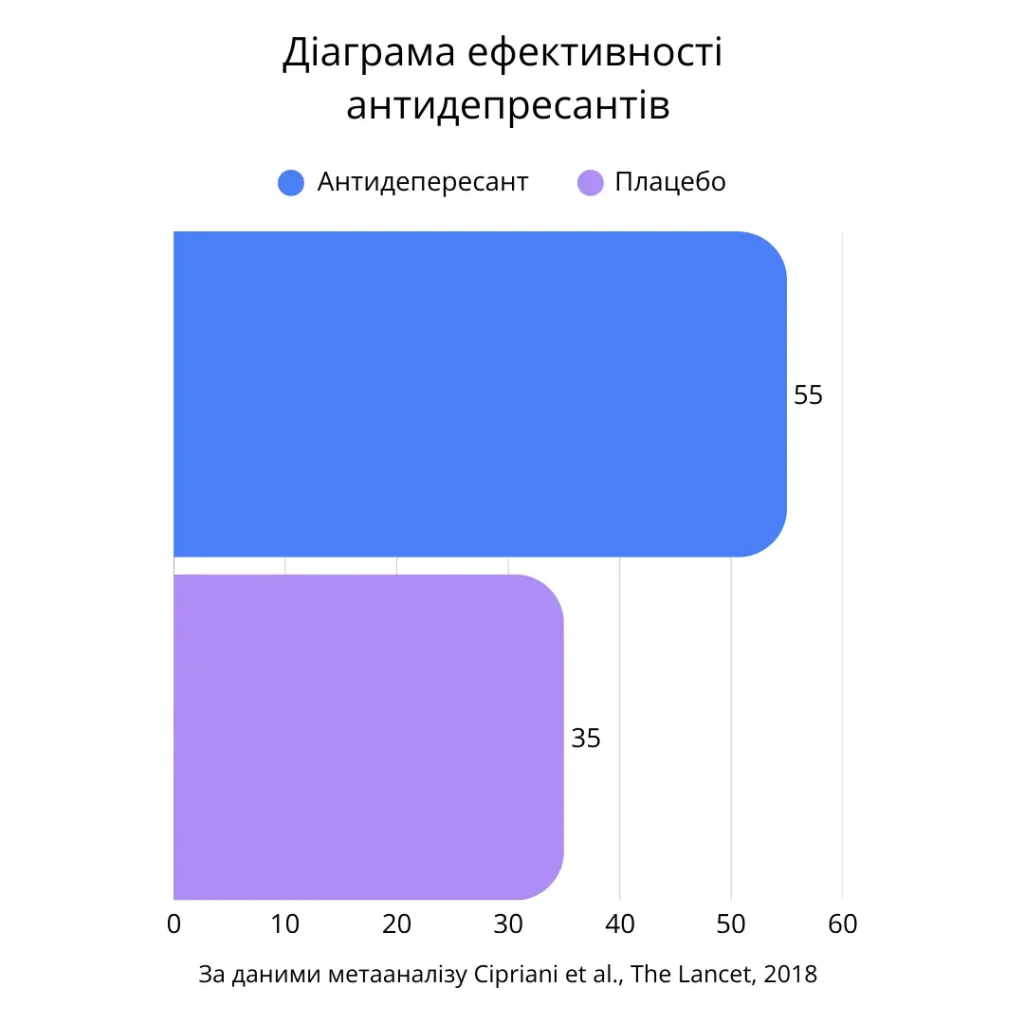
У 2018 році журнал The Lancet опублікував найбільший на той момент метааналіз антидепресантів — дослідження Андреа Чіпріані (Andrea Cipriani) та колег [1]. Автори проаналізували 522 рандомізованих контрольованих дослідження за участю близько 117 000 пацієнтів і порівняли ефективність 21 антидепресанту. Висновок: усі досліджені препарати статистично перевершують плацебо. Це здається переконливим аргументом на користь АД — і певною мірою є ним. Але дані варто читати уважніше.
У дослідженнях ефективності зазвичай вимірюють response rate — відсоток пацієнтів, у яких симптоми зменшилися щонайменше наполовину. У групах, які отримували антидепресанти, цей показник становив приблизно 50-60%. Але в групах плацебо він теж був помітним — близько 30-40%. Різниця між цими числами і є реальним ефектом препарату: приблизно 15-25 відсоткових пунктів. Решта покращення в групі АД пояснюється плацебо-ефектом, природним перебігом депресії або іншими факторами.
Це не означає, що антидепресанти “не працюють”.
Це означає, що їхній ефект скромніший, ніж можна подумати, дивлячись лише на response rate без порівняння з плацебо.
Різниця між “50-60% людей реагують на АД” і “АД дають додатковий ефект у ~15-25% людей порівняно з плацебо” — суттєва для прийняття рішення про лікування.
Окремо варто говорити про клінічну значущість. Статистична значущість означає, що різниця між групами не випадкова. Але вона не означає, що ця різниця відчутна в житті пацієнта. У багатьох дослідженнях антидепресантів різниця між АД і плацебо за стандартними шкалами депресії — менше трьох балів, тоді як мінімально клінічно значущою вважається різниця у 3-5 балів. При легкій і помірній депресії ця межа часто не досягається, при важкій — перевищується впевненіше.
Публікаційна упередженість: чому дослідження виглядають кращими, ніж є
Є ще один шар проблеми, про який рідко говорять у популярних текстах. У 2008 році Ерік Тернер (Erick Turner) і колеги опублікували в New England Journal of Medicine аналіз 74 досліджень антидепресантів, поданих до FDA для реєстрації 12 препаратів [2]. Результати виявилися показовими.
FDA класифікувала як позитивні 51% цих досліджень. У наукових журналах було опубліковано 94% позитивних результатів — майже всі. Але 22 негативні дослідження так і не були опубліковані взагалі, ще 11 негативних були представлені в публікаціях як позитивні завдяки вибірковому акцентуванню на окремих показниках. Таке явище називають публікаційною упередженістю: дослідження з позитивними результатами мають набагато більше шансів потрапити в журнали, ніж дослідження, де препарат не спрацював.
Практичний наслідок: якщо читати лише опубліковану літературу, антидепресанти виглядають ефективнішими, ніж вони є насправді.
Це не означає, що фармацевтичні компанії фальсифікують дані — більшість досліджень проведені коректно. Але вибіркова публікація результатів систематично викривлює загальну картину, яку бачать лікарі і пацієнти.
Для кого антидепресанти найефективніші
Ефективність антидепресантів суттєво залежить від тяжкості депресії. При легкій депресії різниця між АД і плацебо мінімальна — настільки, що клінічна користь від призначення препаратів залишається під питанням, і міжнародні настанови зазвичай рекомендують починати з психотерапії.
При помірній депресії антидепресанти вже дають більш помітний ефект, особливо в поєднанні з психотерапією. При важкій депресії — з вираженими порушеннями сну, апетиту, психомоторною загальмованістю, суїцидальними думками — антидепресанти є одним з ключових інструментів лікування, і їхня ефективність тут найбільш переконлива.
Важливий нюанс стосується очікувань від лікування: тип і контекст депресії впливають на те, наскільки медикаментозне лікування буде достатнім без психотерапії. Депресія, пов’язана з хронічним стресом, травмою або стійкими міжособистісними патернами, навряд чи повністю відступить лише від препаратів — без роботи з психологічними чинниками ефект буде частковим або нестійким.
Антидепресанти поза депресією: тривога, ОКР, ПТСР, хронічний біль
Антидепресанти отримали свою назву як засоби для лікування депресії, але сьогодні їх призначають при широкому спектрі станів — і доказова база для різних показань суттєво відрізняється.
Тривожні розлади. При генералізованому тривожному розладі, соціальному тривожному розладі, панічному розладі — СІЗЗС і СІЗЗСН є препаратами першої лінії згідно з міжнародними клінічними настановами. Ефективність тут порівнянна або навіть переконливіша, ніж при депресії: метааналізи показують стійкий ефект, а при панічному розладі антидепресанти суттєво знижують частоту і інтенсивність нападів.
Обсесивно-компульсивний розлад (ОКР). СІЗЗС також є препаратами першої лінії — але з важливим нюансом: ефективні дози при ОКР зазвичай вищі, ніж при депресії, а терапевтичний ефект розвивається повільніше — іноді до 10-12 тижнів. Доказовою першою лінією при ОКР є поєднання СІЗЗС з когнітивно-поведінковою терапією з експозицією та запобіганням реакції (ERP) — жоден з підходів окремо не дає таких результатів, як комбінація.
Посттравматичний стресовий розлад. При ПТСР антидепресанти — переважно СІЗЗС і СІЗЗСН — входять до клінічних настанов як один з варіантів медикаментозної підтримки, але їхня роль тут скромніша. Міжнародні настанови (зокрема, NICE і APA) визначають психотерапію, орієнтовану на травму — зокрема EMDR і КПТ для травми — як основний метод лікування. Антидепресанти можуть полегшити окремі симптоми, але не замінюють роботу з травматичним досвідом.
Хронічний біль. При хронічному болю — нейропатичному болі, фіброміалгії, хронічному болі в спині — антидепресанти, особливо СІЗЗСН і деякі ТЦА, мають окремий механізм знеболення, не пов’язаний з антидепресивним ефектом. Тобто їх призначають при болі незалежно від наявності депресії, і ефект настає за іншою динамікою. Доказова база тут неоднорідна: для нейропатичного болю вона достатньо переконлива, для інших форм хронічного болю — помірна.
Чому одним антидепресанти допомагають, а іншим — ні
Одне з найпоширеніших розчарувань від лікування антидепресантами звучить так: “мені призначили препарат, я чекав кілька тижнів, але нічого не змінилося”. Або інакше: “подрузі допоміг той самий препарат, а мені — ні”.
Депресія є біологічно і психологічно неоднорідним розладом — і відповідь на лікування у різних людей закономірно відрізняється.
Перший і найвагоміший фактор — тяжкість і тип депресії, про що ми вже говорили в попередньому розділі. Але навіть серед людей з однаково важкою депресією відповідь на той самий препарат може суттєво відрізнятися.
Другий фактор — генетика метаболізму. Антидепресанти розщеплюються в організмі переважно за участю ферментів групи цитохрому P450. Генетичні варіанти цих ферментів визначають, наскільки швидко людина переробляє конкретний препарат. Так звані “швидкі метаболізатори” виводять ліки настільки швидко, що терапевтична концентрація в крові просто не досягається — і препарат не діє не тому, що він неефективний, а тому що організм його не “затримує”. “Повільні метаболізатори“, навпаки, накопичують препарат і можуть отримати більше побічних ефектів при стандартному дозуванні.
Фармакогенетичне тестування — це аналіз ДНК зі зразка слини або крові, який визначає, до якого типу метаболізаторів належить людина для конкретного препарату. В Україні воно поки доступне переважно в приватних лабораторіях і не є стандартом призначення, але поступово входить у практику — особливо при резистентній депресії або після кількох невдалих спроб підбору.
Третій фактор — час очікування. Значна частина людей припиняє прийом антидепресантів протягом перших двох-чотирьох тижнів, не дочекавшись ефекту або через початкові побічні ефекти, які часто є тимчасовими. Але стабільний терапевтичний ефект формується за 4-6 тижнів, а повна оцінка дієвості препарату вимагає щонайменше 8 тижнів прийому у терапевтичній дозі. Рішення про те, що “препарат не підходить”, прийняте на другому тижні, найчастіше є передчасним.
Водночас певне полегшення справді може з’явитися раніше — іноді вже в перші дні. Частково це пояснюється седативною або анксіолітичною дією деяких препаратів, яка проявляється з перших доз і покращує насамперед сон. Дослідження також фіксують так зване раннє покращення — помітне зменшення симптомів протягом перших двох тижнів, яке є статистично значущим предиктором повної відповіді на препарат. Тобто рання реакція не означає плацебо — але і відсутність реакції в перші дні не означає, що препарат не підійде.
Четвертий фактор — правильність підбору препарата. Депресія є неоднорідним розладом, і різні її форми можуть краще реагувати на різні класи препаратів. Депресія з вираженою тривожністю, порушеннями сну або больовим компонентом може краще відповідати на СІЗЗСН, ніж на класичний СІЗЗС. Підбір антидепресанту — це клінічне рішення, яке враховує симптоматичний профіль, супутні стани і попередній досвід лікування пацієнта, а не просто вибір “найпопулярнішого” препарату.
Пʼятий фактор — очікування. Антидепресанти не повертають стан “до депресії” і не створюють штучного щастя. Вони зменшують інтенсивність симптомів — знижують глибину пригніченості, покращують сон і апетит, відновлюють базовий рівень енергії. Якщо людина очікує повної трансформації настрою, вона може не помітити реального, але скромнішого покращення і дійти висновку, що препарат “не працює”. Реалістичні очікування — частина лікування, і їх варто формувати разом із лікарем на початку терапії.
Нарешті, шостий фактор — наявність або відсутність психотерапії. Антидепресанти змінюють нейробіологічне підґрунтя, але не змінюють автоматично патерни мислення, поведінки і стосунків, які підтримують депресію. Якщо ці патерни залишаються незмінними, ефект від препаратів часто є частковим або нестійким.
Саме тому поєднання медикаментозного лікування з психотерапією дає кращі результати, ніж кожен підхід окремо, — особливо при помірній і важкій депресії.
Побічні ефекти антидепресантів
Побічні ефекти антидепресантів — одна з головних причин, чому люди припиняють лікування передчасно.
За різними даними, від чверті до половини пацієнтів кидають прийом препарату протягом перших трьох місяців, і небажані ефекти відіграють у цьому значну роль.
Водночас побічні ефекти суттєво відрізняються залежно від класу препарату, індивідуальних особливостей і дози — і далеко не всі вони однаково стійкі чи значущі.
Більшість побічних ефектів поділяють на ті, що виникають на початку прийому і зазвичай минають, та ті, що можуть зберігатися протягом усього курсу лікування.
На початку прийому антидепресантів, особливо СІЗЗС і СІЗЗСН, найчастіше виникають нудота, головний біль, запаморочення і порушення сну — безсоння або, навпаки, надмірна сонливість залежно від препарату. Ці симптоми зазвичай найінтенсивніші в перші один-два тижні і поступово слабшають у міру адаптації організму. Саме тому лікарі часто починають з нижчої дози і повільно її підвищують — це дозволяє зменшити початковий дискомфорт без втрати ефективності.
Окремо варто сказати про парадоксальне посилення тривожності на початку лікування СІЗЗС. Деякі пацієнти в перші дні відчувають не полегшення, а навпаки — загострення тривоги або збудження. Це відомий і задокументований ефект, який зникає з часом, але може лякати і провокувати передчасну відмову від препарату. Якщо це відбувається — варто повідомити лікаря, а не просто припинити прийом.
Серед побічних ефектів, які можуть зберігатися довше, найпоширенішими є сексуальна дисфункція і зміна ваги. Сексуальна дисфункція — зниження лібідо, труднощі з досягненням оргазму, еректильні порушення — виникає, за різними оцінками, у 30-70% людей, які приймають СІЗЗС і СІЗЗСН. Це один з найнедооцінених і найрідше обговорюваних побічних ефектів: пацієнти часто соромляться про нього говорити, а лікарі не завжди запитують. Між тим саме він є однією з головних причин самостійного припинення лікування. Профіль сексуальних побічних ефектів суттєво відрізняється між класами — і якщо ця проблема виникає, зміна препарату після консультації з лікарем може вирішити її без втрати антидепресивного ефекту.
Щодо ваги під час прийому антидепресантів: картина неоднорідна. СІЗЗС у короткостроковій перспективі частіше викликають незначне зниження або нейтральний вплив на вагу, але при тривалому прийомі деякі пацієнти помічають набір. Деякі ТЦА частіше асоціюються зі збільшенням апетиту і ваги. Водночас частина набору ваги може пояснюватися не прямим ефектом препарату, а відновленням апетиту при покращенні стану — адже втрата апетиту є одним із симптомів депресії.
Серцево-судинні ефекти найбільш виражені у трициклічних антидепресантів: вони можуть приводити до зниження артеріального тиску особливо при вставанні — це називається ортостатична (постуральна) гіпотензія. Також вони впливають на серцевий ритм, що робить їх менш придатними для людей із серцево-судинними захворюваннями. Сучасні СІЗЗС у цьому відношенні значно безпечніші, хоча й у них є окремі застереження — наприклад, есциталопрам у високих дозах може подовжувати інтервал QT на електрокардіограмі.
Важливо розуміти: наявність побічних ефектів не означає автоматично, що препарат треба міняти або не можна вживати.
Частина ефектів є тимчасовою, частина — керованою через дозування або часу прийому. Але про будь-які помітні побічні дії препарату варто говорити з лікарем, а не мовчати або самостійно припиняти лікування — різка відміна антидепресантів має власні наслідки, про які йдеться в наступному розділі.
Синдром відміни антидепресантів: що це і як його уникнути
Синдром відміни антидепресантів — одна з найбільш недооцінених і водночас найбільш суперечливих тем у цій сфері. Роками його або заперечували, або суттєво применшували. Зараз наукова позиція змінилася: синдром відміни є реальним явищем, яке потребує уваги як при призначенні препарату, так і при плануванні його відміни.
Симптоми синдрому відміни найчастіше включають запаморочення, нудоту, грипоподібний стан, дратівливість, порушення сну і специфічні відчуття, які пацієнти описують як “удари струмом” в голові або тілі — так звані brain zaps. Вони виникають зазвичай протягом кількох днів після різкого припинення прийому або значного зниження дози і тривають від кількох днів до кількох тижнів. У більшості людей ці симптоми помірні і минають самостійно, але в частини випадків вони можуть бути інтенсивними і тривалими.
Довгий час офіційна позиція полягала в тому, що синдром відміни зустрічається рідко — у 5-10% пацієнтів. Новіші дослідження дають суттєво вищі цифри, хоча між собою розходяться через методологічні відмінності.
Систематичний огляд Джоанни Девіс (Joanna Davies) і Джона Ріда (John Read) 2019 року зафіксував синдром відміни у 56% учасників, з яких у 46% симптоми були важкими [3]. Втім, цей огляд критикували за включення онлайн-опитувань, де вибірка зміщена в бік людей з негативним досвідом.
Найбільш методологічно суворий на сьогодні систематичний огляд Йонаса Хенсслера (Jonas Henssler) та колег, опублікований у Lancet Psychiatry у 2024 році, оцінив частоту синдрому відміни приблизно в 31%, або близько 15% після коригування на плацебо-ефект [4]. Це нижче, ніж у старіших оцінках, але все одно клінічно значуще. Варто також зазначити, що сам огляд критикували за короткий середній період спостереження у включених дослідженнях — близько двох тижнів — що могло занизити реальну частоту і тривалість симптомів відміни.
Окремо варто сказати про те, чому синдром відміни так довго недооцінювали. Його симптоми важко відрізнити від рецидиву депресії: людина припиняє прийом антидепресантів, через кілька днів їй стає гірше — і лікар, і пацієнт інтерпретують це як повернення хвороби. Частина того, що в старіших дослідженнях фіксували як рецидив після відміни АД, імовірно, була саме синдромом відміни. Це пояснює і систематичну недооцінку явища в літературі, і випадки необґрунтованого поновлення лікування в клінічній практиці.
Чи викликають антидепресанти залежність?
Синдром відміни — не те саме, що залежність. Це принципово важливе розрізнення, яке часто губиться в публічних дискусіях. Залежність у фармакологічному розумінні передбачає компульсивне вживання речовини попри шкоду, потребу в постійному підвищенні дози для досягнення того самого ефекту і виражену тягу. Нічого з цього не характерне для антидепресантів. Сучасні антидепресанти не викликають залежності в тому сенсі, в якому її викликають опіоїди або бензодіазепіни.
Водночас стверджувати, що антидепресанти не викликають жодних проблем при відміні — теж неточно, адже побічні дії можуть виникати. Синдром відміни є реальним фізіологічним явищем: мозок адаптується до присутності препарату, і різке припинення прийому порушує цю рівновагу.
Чесна позиція виглядає так: антидепресанти не викликають залежності, але потребують планової і поступової відміни під наглядом лікаря.
Ризик синдрому відміни суттєво залежить від того, наскільки довго препарат залишається в організмі після останньої дози — так званого періоду напіввиведення. Препарати з коротким періодом напіввиведення зникають з організму швидко, і мозок отримує різкий “обрив” сигналу. Препарати з довгим періодом напіввиведення зникають поступово — що саме по собі є природним повільним зниженням. Саме тому ризик і інтенсивність синдрому відміни відрізняються між різними антидепресантами, і протоколи відміни мають це враховувати.
Загальна рекомендація — не припиняти прийом антидепресантів самостійно і не скорочувати дозу різко. Однак варто мати реалістичні очікування: огляди Кокранівського співтовариства (Cochrane Collaboration) показують, що поступове зниження дози зменшує, але не усуває повністю ризик синдрому відміни. Частина пацієнтів відчуває симптоми навіть при дуже повільному зниженні — і це не означає, що щось пішло не так. У таких випадках темп зниження можна сповільнити ще більше або скоригувати разом із лікарем.
Антидепресанти і психотерапія: конкуренти чи партнери
У публічному просторі антидепресанти і психотерапія часто подаються як альтернативи між якими треба обирати. Це хибна рамка.
Дослідження стійко показують, що в більшості випадків помірної і важкої депресії комбінований підхід дає кращі результати, ніж кожен метод окремо.
При помірній депресії когнітивно-поведінкова терапія (КПТ) і антидепресанти демонструють порівнянну ефективність — метааналізи не виявляють стійкої переваги одного підходу над іншим. Це не універсальне правило: результат залежить від доступності якісної терапії, тяжкості стану, наявності супутніх розладів і дизайну конкретних досліджень. Але в цілому вибір між цими підходами при помірній депресії може визначатися доступністю, перевагами пацієнта або наявністю протипоказань — а не тим, що один метод об’єктивно кращий у лікуванні розладу. При важкій депресії картина інша: комбінація АД з психотерапією перевершує кожен підхід окремо як за швидкістю відповіді, так і за стійкістю результату.
Є важливий клінічний нюанс, який рідко проговорюють відкрито. При важкій депресії людина часто перебуває в стані, коли психотерапія фізично недоступна — не через відсутність мотивації, а через саму природу важкої депресії: когнітивне сповільнення, нездатність концентруватися, відсутність енергії для рефлексії. Антидепресанти в цьому контексті виконують конкретну функцію: знижують інтенсивність симптомів до рівня, при якому терапевтична робота стає можливою. Тобто АД і психотерапія не просто “доповнюють одне одного” в абстрактному сенсі — вони можуть діяти послідовно, де препарат відкриває вікно для психологічної роботи.
З точки зору довгострокових результатів психотерапія має одну перевагу, якої немає у препаратів: вона формує навички, які залишаються після завершення лікування. Антидепресанти діють, поки їх приймають — і ризик рецидиву після відміни вищий, ніж після завершення курсу психотерапії. Саме тому при помірній і важкій депресії поєднання обох підходів є не розкішшю, а клінічно обґрунтованою стратегією: препарат забезпечує стабілізацію, психотерапія — стійкість.
Короткострокова стратегічна терапія (КСТ) пропонує дещо інший кут зору на це співвідношення. В стратегічному підході увага зосереджена не стільки на симптомах, скільки на патернах — повторюваних спробах вирішити проблему, які самі стають частиною проблеми. При депресії це можуть бути ізоляція, надмірне самоспостереження або делегування відповідальності за власний стан оточуючим. Антидепресанти можуть знизити інтенсивність симптомів, але не змінюють ці функціональні патерни — і саме тут починається робота психотерапії.
Практичні питання: що варто знати перед початком і під час прийому
Коли очікувати ефект
Перші ознаки покращення зазвичай з’являються через 1-2 тижні — найчастіше це нормалізація сну, зменшення тривожності або відновлення базового рівня енергії. Стабільний терапевтичний ефект формується за 4-6 тижнів. Повну оцінку того, чи підходить конкретний препарат, можна робити не раніше ніж через 8 тижнів прийому у терапевтичній дозі. Якщо за цей час помітного покращення немає — це підстава для розмови з лікарем про зміну препарату або дози, але не для самостійного припинення лікування.
Чому не можна припиняти прийом самостійно
Дві найпоширеніші причини, через які люди самостійно кидають антидепресанти: “стало краще — навіщо далі пити” і “не подіяло — немає сенсу продовжувати”. Обидві логічні з побутової точки зору, але обидві ризиковані. У першому випадку покращення може бути саме результатом лікування, і передчасна відміна різко підвищує ризик рецидиву. Мінімальна рекомендована тривалість прийому після досягнення ремісії — 6-12 місяців, при рецидивуючій депресії довше. У другому випадку “не подіяло” часто означає “я не дочекався ефекту” або “мені потрібен інший препарат або доза” — а не те, що медикаментозне лікування взагалі не має сенсу.
Різка самостійна відміна, крім ризику рецидиву, може спровокувати синдром відміни, про який ми вже говорили. Навіть якщо людина вирішила припинити лікування з будь-якої причини — це варто робити разом із лікарем і поступово.
Чому антидепресанти відпускають за рецептом
Рецептурний статус антидепресантів — не бюрократична перешкода. Підбір препарату враховує діагноз, тяжкість стану, супутні захворювання, інші ліки, які приймає людина, і ризик взаємодій між препаратами. Деякі антидепресанти протипоказані при певних серцево-судинних захворюваннях, біполярному розладі або в поєднанні з конкретними групами ліків. Самостійний прийом без діагностики також несе ризик пропустити стан, який потребує іншого лікування — наприклад, біполярний розлад, при якому призначення антидепресанту без стабілізатора настрою може спровокувати манію.
Коли говорити з лікарем про зміну препарату
Є кілька ситуацій, коли варто ініціювати розмову про перегляд лікування: відсутність помітного покращення після 8 тижнів прийому у терапевтичній дозі; побічні ефекти, які суттєво впливають на якість життя і не зменшуються з часом; поява або посилення суїцидальних думок на початку лікування — це рідкісний, але задокументований ризик, особливо у підлітків і молодих дорослих, який потребує негайної уваги. В усіх цих випадках рішення приймається разом із лікарем, а не через самостійне припинення або зміну дози.
Тривале застосування: коли і навіщо
Питання про те, як довго приймати антидепресанти, не має універсальної відповіді. При першому епізоді депресії стандартна рекомендація — продовжувати прийом щонайменше 6-12 місяців після досягнення ремісії, щоб закріпити результат і знизити ризик рецидиву. При двох і більше епізодах депресії в анамнезі лікарі часто рекомендують триваліше підтримуюче лікування. Варто знати, що доказова база для застосування антидепресантів понад два роки є обмеженою — більшість клінічних досліджень тривають 6-12 тижнів, і довгострокові дані накопичуються повільно. Це не означає, що тривале лікування шкідливе — але означає, що рішення про його продовження має регулярно переглядатися разом із лікарем, а не відбуватися за інерцією.
repetskie.in.ua — незалежний ресурс про психологію та ментальне здоров’я українською. Тут немає реклами — лише науково обґрунтований контент, створений заради розуміння і допомоги.
Підтримайте проєкт, якщо вважаєте його цінним.
Також ви можете підтримати нас, поділившись статтею в соц. мережах
Ця стаття має інформаційний характер і не є медичною порадою, діагнозом або рекомендацією щодо лікування. Рішення про призначення, зміну або відміну антидепресантів приймає лікар-психіатр на підставі індивідуальної клінічної оцінки. Якщо ви або близька вам людина переживаєте симптоми депресії — зверніться до фахівця.
Список літератури
[1] Cipriani, A., Furukawa, T.A., Salanti, G. et al. (2018). Comparative efficacy and acceptability of 21 antidepressant drugs for the acute treatment of adults with major depressive disorder: a systematic review and network meta-analysis. The Lancet, 391(10128), 1357-1366. https://doi.org/10.1016/S0140-6736(17)32802-7
[2] Turner, E.H., Matthews, A.M., Linardatos, E. et al. (2008). Selective publication of antidepressant trials and its influence on apparent efficacy. New England Journal of Medicine, 358(3), 252-260. https://doi.org/10.1056/NEJMsa065779
[3] Davies, J., Read, J. (2019). A systematic review into the incidence, severity and duration of antidepressant withdrawal effects. Addictive Behaviors, 97, 111-121. https://doi.org/10.1016/j.addbeh.2018.08.027
[4] Henssler, J., Heinz, A., Brandt, L., Bschor, T. (2024). Antidepressant discontinuation symptoms: a systematic review and meta-analysis. Lancet Psychiatry. https://doi.org/10.1016/S2215-0366(24)00133-0









